Hypervigilance: reconnaître et gérer
Vous voulez en savoir plus sur l’hypervigilance? Vous êtes sur la bonne page! Vous trouverez ici toutes les informations nécessaires pour identifier et savoir réagir face à l’hypervigilance.
Rédacteur « hypervigilance »: Dr Nicolas Neveux, Psychiatre à Paris, formé en Thérapie Cognitive et Comportementale (AFTCC) et en Thérapie Interpersonnelle (IFTIP), dr.neveux@gmail.com; prendre rendez-vous
Sources: L’hypersensibilité chez l’adulte, Mardaga; Pratiquer la Thérapie Interpersonnelle (TIP), Dunod; Prendre en charge la dépression avec la thérapie interpersonnelle, Dunod.
L’essentiel:
- Peut être un symptôme de pathologies graves (troubles anxieux, dépression…).
- Un médecin/psychiatre doit faire le diagnostic et coordonner la prise en charge.
- La TCC est le traitement indiqué en première intention.
Qu’est-ce que l’hypervigilance ? Définition et mécanismes neurobiologiques
L’hypervigilance désigne un état de vigilance accrue et persistante, au cours duquel le système nerveux reste en alerte permanente, comme s’il anticipait un danger imminent. Contrairement à une simple vigilance adaptative, l’hypervigilance se caractérise par une sensibilité excessive aux stimuli environnementaux, une réactivité disproportionnée et une incapacité à se détendre, même en l’absence de menace réelle. Sur le plan neurobiologique, l’hypervigilance résulte d’une dysrégulation du système nerveux autonome, notamment de l’axe hypothalamo-hypophyso-surrénalien (HPA) et du système nerveux sympathique. En situation normale, ces systèmes activent la réponse de « combat-fuite » face à un danger, puis reviennent à un état de repos une fois la menace écartée. Chez les personnes en hypervigilance, ce retour à la normale ne se produit pas : le cerveau reste « bloqué » en mode survie, interprétant des signaux neutres comme des menaces potentielles. Exemple clinique :
Madame L., 34 ans, consulte pour des crises d’angoisse et une fatigue chronique. Elle décrit un état de tension permanente, une impossibilité de se concentrer au travail, et des sursauts exagérés au moindre bruit. Elle explique : « Je me sens comme un animal traqué, même chez moi. » Son histoire révèle un accident de voiture il y a deux ans, suivi d’une période de dépression et d’anxiété généralisée. L’hypervigilance, ici, est un symptôme résiduel de son trouble de stress post-traumatique (TSPT).
Les symptômes de l’hypervigilance : comment la reconnaître ?
L’hypervigilance se manifeste par une série de signes physiques, émotionnels et comportementaux, souvent invalidants au quotidien. Voici les principaux symptômes à repérer :
Symptômes physiques
– Réactions de sursaut exagérées (réaction disproportionnée à un bruit, un mouvement soudain).
– Tension musculaire chronique, maux de tête, douleurs dorsales.
– Troubles du sommeil : difficultés d’endormissement, réveils nocturnes, sommeil non réparateur.
– Fatigue persistante, épuisement nerveux, malgré un repos apparent.
Symptômes émotionnels et cognitifs
– Anxiété diffuse, sentiment de menace permanente.
– Difficultés de concentration, mémoire altérée, sensation de « brouillard mental ».
– Irritabilité, intolérance au stress, réactions émotionnelles vives.
Comportements typiques
– Scrutation permanente de l’environnement (recherche obsessionnelle de dangers potentiels).
– Évitement des situations perçues comme risquées (lieux bondés, transports, etc.).
– Comportements de contrôle (vérifications répétées, rituels). Exemple clinique :
Monsieur T., 45 ans, cadre supérieur, consulte pour un burn-out. Il décrit une incapacité à « lâcher prise », même en vacances : « Je surveille constamment mes mails, je vérifie les issues de secours dans les restaurants, je ne supporte plus les bruits de fond. » Son épouse rapporte qu’il se réveille plusieurs fois par nuit pour « vérifier que tout va bien ». L’anamnèse révèle un trouble anxieux généralisé non traité depuis l’adolescence, avec une hypervigilance devenue chronique.
Causes et troubles associés à l’hypervigilance
L’hypervigilance n’est pas une maladie en soi, mais un symptôme présent dans de nombreux troubles psychiatriques et situations cliniques. Ses causes sont multifactorielles :
Traumatismes et stress post-traumatique
L’hypervigilance est un symptôme cardinal du trouble de stress post-traumatique (TSPT), où le cerveau reste « coincé » dans un état de survie après un événement traumatisant (aggression, accident, catastrophe, etc.). Les personnes atteintes de TSPT scannent en permanence leur environnement à la recherche de signes de danger, même des années après le traumatisme. Exemple clinique :
Sophie, 28 ans, victime d’une agression dans le métro, présente depuis six mois des cauchemars, des flashbacks, et une hypervigilance marquée : elle évite les transports en commun, sursaute au moindre contact physique, et dort avec une lampe allumée. Son TSPT s’accompagne d’une dépression réactionnelle et d’une phobie sociale.
Troubles anxieux
Quasiment tous les troubles anxieux peuvent causer de l’hypervigilance.
L’hypervigilance est fréquente dans le trouble anxieux généralisé (TAG), la phobie sociale, le trouble panique, et le trouble obsessionnel compulsif (TOC). Le cerveau, en état d’alerte permanente, interprète de manière catastrophique des situations banales.
TDAH et troubles neurodéveloppementaux
Chez les enfants et adultes atteints de TDAH, l’hypervigilance peut résulter d’une difficulté à filtrer les stimuli sensoriels, entraînant une surcharge cognitive et une fatigue chronique. Certains symptômes du TDAH (impulsivité, distractibilité) peuvent mimer ou aggraver l’hypervigilance.
Dépression et troubles de l’humeur
L’hypervigilance peut aussi survenir dans le cadre d’un épisode dépressif, notamment lorsque la dépression est associée à de l’anxiété ou à un traumatisme non résolu. Elle se manifeste alors par une rumination mentale, une anticipation catastrophique, et une incapacité à se projeter sereinement dans l’avenir. Exemple clinique :
Lucas, 16 ans, présente depuis un an une baisse des résultats scolaires, des troubles du sommeil, et une irritabilité marquée. Ses parents rapportent qu’il « surveille tout le temps ce qui se passe autour de lui », comme s’il attendait un danger. L’évaluation révèle un TDAH associé à un syndrome dépressif léger, avec une hypervigilance liée à des moqueries répétées au collège.
Autres causes
– Troubles du spectre autistique (difficulté à interpréter les signaux sociaux, hypersensibilité sensorielle).
– Troubles bipolaires (en phase maniaque ou mixte).
– Addictions (l’hypervigilance peut être un symptôme de sevrage ou de consommation chronique de substances stimulantes). Comme le rappelle le Dr Nicolas Neveux, Psychiatre à Paris, « l’hypervigilance est rarement isolée. Elle s’inscrit souvent dans un tableau clinique complexe, nécessitant une évaluation globale pour en comprendre les racines et proposer une prise en charge adaptée. »
Épidémiologie : qui est concerné par l’hypervigilance ?
L’hypervigilance touche des populations variées, avec une prévalence plus élevée chez les personnes ayant vécu des traumatismes, souffrant de troubles anxieux ou dépressifs, ou présentant des vulnérabilités neurodéveloppementales.
Chez l’enfant et l’adolescent
– Environ 15 à 20 % des enfants exposés à un traumatisme (violence, accident, catastrophe) développent un TSPT avec hypervigilance.
– Les enfants victimes de violences familiales ou de harcèlement scolaire sont particulièrement à risque.
– L’hypervigilance peut aussi être un symptôme précoce de TDAH ou de troubles anxieux, touchant 5 à 10 % des enfants. Exemple clinique :
Emma, 9 ans, a été témoin de violences conjugales. Depuis, elle présente des cauchemars, des difficultés de concentration à l’école, et une hypervigilance marquée : elle sursaute au moindre bruit, vérifie plusieurs fois que les portes sont fermées, et refuse de dormir seule. Son pédopsychiatre évoque un TSPT complexe nécessitant une prise en charge spécialisée.
Chez l’adulte
– 30 à 50 % des adultes souffrant de troubles anxieux ou de dépression présentent une hypervigilance significative.
– Les femmes sont plus touchées que les hommes, notamment en raison d’une plus grande exposition aux violences et aux traumatismes relationnels.
– Les professions à haut niveau de stress (urgentistes, militaires, pompiers) sont aussi concernées.
Facteurs de risque
– Antécédents de traumatismes (physiques, émotionnels, sexuels).
– Environnement familial ou professionnel stressant.
– Vulnérabilités génétiques (terrain anxieux, hypersensibilité).
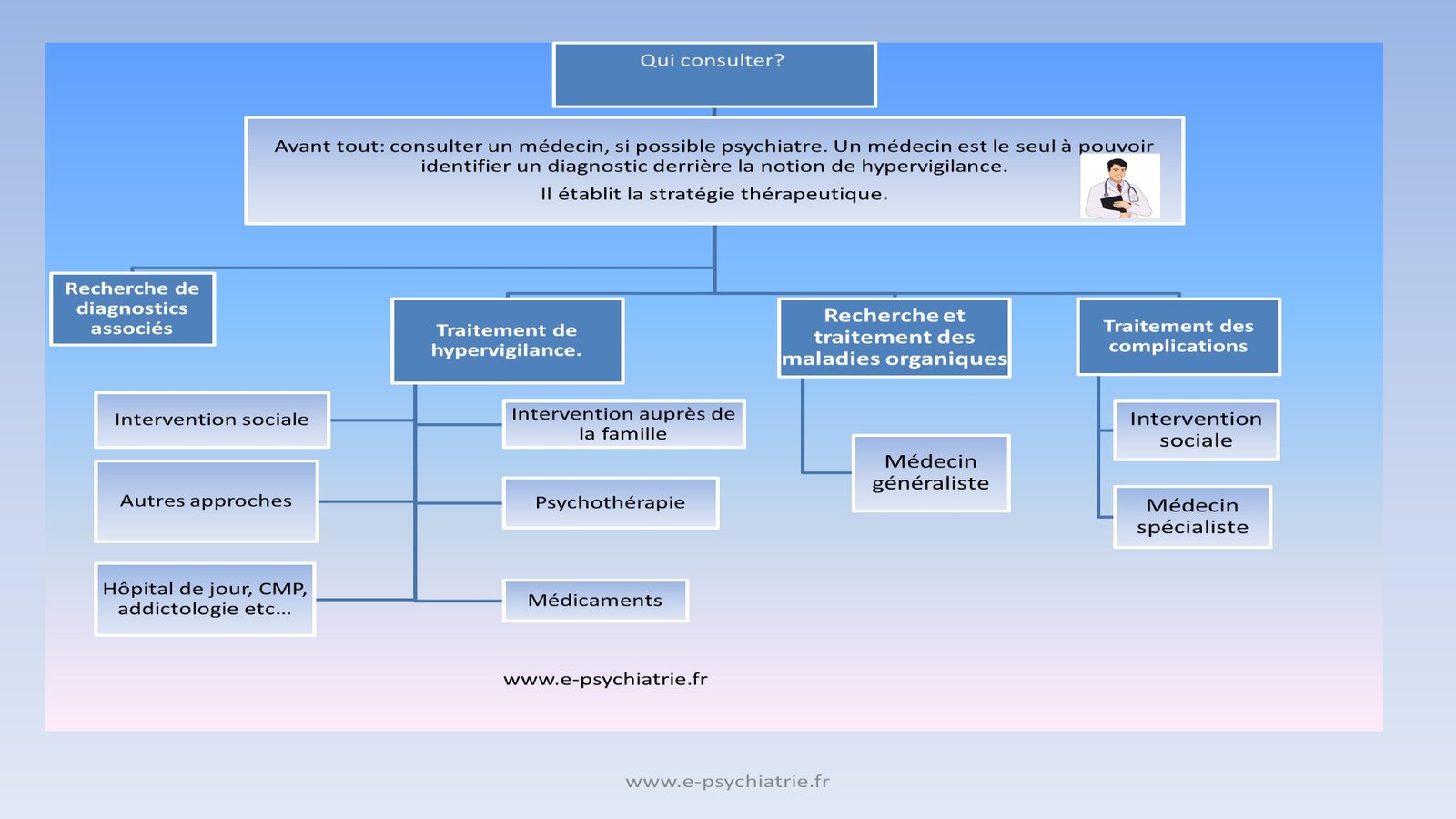
Prise en charge de l’hypervigilance : quelles solutions ?
La prise en charge de l’hypervigilance repose sur une approche multidimensionnelle, combinant thérapies psychologiques, stratégies de régulation émotionnelle, et, si nécessaire, traitements médicamenteux.
Thérapies recommandées
1. Thérapie Cognitive et Comportementale (TCC)
La TCC est le traitement de première intention pour l’hypervigilance, notamment dans le cadre des troubles anxieux et du TSPT. Elle vise à :
– Identifier et modifier les pensées catastrophiques (« Je suis en danger »).
– Désensibiliser progressivement aux stimuli anxiogènes (exposition graduelle).
– Apprendre des techniques de relaxation (respiration, pleine conscience).
Exemple clinique :
Julien, 30 ans, souffre d’hypervigilance depuis un hold-up dans son magasin. En TCC, il apprend à distinguer les signaux de danger réels des fausses alertes, et utilise la cohérence cardiaque pour réduire son niveau de stress. Après 12 séances, ses symptômes diminuent de 70 %.
2. EMDR (Eye Movement Desensitization and Reprocessing)
L’EMDR est particulièrement efficace pour les hypervigilances liées à un traumatisme. Cette technique permet de retravailler les souvenirs traumatiques et de réduire l’état d’alerte chronique.
3. Thérapie Interpersonnelle (TIP)
La TIP peut être utile lorsque l’hypervigilance est liée à des dysfonctionnements interpersonnels… Ce qui est très fréquemment le cas! Les relations humaines sont parmi les facteurs les plus angoissants et génèrent à ce titre des réactions d’hypervigilance défensive bien compréhensibles.
4. Approches corporelles
A titre indicatif, car elles n’ont pas montré d’efficacité scientifiquement:
– Hypnose, sophrologie, yoga : pour rééduquer le système nerveux à retrouver un état de calme.
– Biofeedback : pour apprendre à réguler les réactions physiologiques (rythme cardiaque, tension musculaire).
Traitements médicamenteux
Les médicaments ne traitent pas directement l’hypervigilance, mais visent l’anxiété ou la dépression sous-jacente :
– Antidépresseurs ISRS/IRSNa (sertaline, venlafaxine) : pour les troubles anxieux et dépressifs.
– Bêta-bloquants (propranolol) : pour atténuer les symptômes physiques (tachycardie, tremblements).
– Anxiolytiques (à court terme, en cas de crise).
Stratégies d’auto-gestion
– Hygiène de vie : sommeil régulier, alimentation équilibrée, réduction des excitants (café, alcool).
– Exercice physique : marche, natation, pour évacuer le stress.
– Journaling : noter ses pensées pour prendre du recul.
– Limitation des écrans : réduire l’exposition aux informations anxiogènes. Exemple clinique :
Claire, 40 ans, en burn-out, combine TCC, méditation et réorganisation de son emploi du temps. Elle utilise une application de pleine conscience pour ancrer son attention dans le présent et réduire sa tendance à anticiper le pire.
Quand consulter ? Vers quel professionnel se tourner ?
L’hypervigilance, surtout si elle persiste, doit faire l’objet d’une consultation spécialisée. Voici les signes qui doivent alerter :
– Symptômes persistants (plus de 6 mois).
– Impact sur la vie quotidienne (travail, relations, sommeil).
– Association à d’autres troubles (dépression, addictions, idées suicidaires). Professionnels à consulter :
– Psychiatre : pour un diagnostic précis et une prise en charge globale.
– Psychologue clinicien : pour une TCC ou une thérapie spécialisée.
– Neuropsychologue : si suspicion de TDAH ou de troubles neurodéveloppementaux. Exemple clinique :
Après un accident de voiture, Marc, 50 ans, développe une hypervigilance invalidante. Son médecin traitant l’oriente vers un psychiatre, qui diagnostique un TSPT et propose une combinaison EMDR/TCC. Après 6 mois, Marc retrouve une vie sociale et professionnelle normale.
Venir au cabinet à Paris
Dr Neveux Nicolas, psychiatre TCC et TIP, 9 rue Troyon, Paris; tél: 0609727094
- Métro: Station Charles de Gaulle Etoile (ligne 6 depuis Paris 7-14-15-16; ligne 2 depuis Paris 17; ligne 1 depuis Paris 1-2-8, Neuilly sur Seine, La Défense, Nanterre).
- RER: Station Charles de Gaulle Etoile (RER A depuis La Défense, Nanterre, Paris 8, Paris 1-4-11, Rueil, Maisons Laffitte, Le Vésinet etc…).
- Bus: Station Charles de Gaulle Etoile (lignes 22-30-52 depuis Paris 75016; ligne 92 depuis Paris 75007, 75014, 75015; lignes 30-31-92-93 depuis Paris 75017; ligne 73 depuis Neuilly sur Seine; lignes 22-52-73 depuis Paris 8; ligne 92 depuis Levallois).
Auteur
Mail: dr.neveux@gmail.com (à privilégier+++)
Tél: 0609727094 (laisser un message)
Au cabinet: 9 rue Troyon 75017 Paris
NB: Pas de consultation par mail ou téléphone. Les messages ne sont pas consultés hors jours et heures ouvrables. En cas d’urgence, contacter le SAMU (15)