XI/ Dépression du post-partum / périnatale
Vous voulez en savoir plus sur la dépression du post-partum? Vous êtes sur la bonne page! Vous trouverez ici toutes les informations nécessaires pour identifier et savoir réagir face à la dépression du post-partum.
Vous êtes sur la page « Dépression du post-partum » du dossier détaillé sur la dépression. Vous pouvez retourner à la page principale pour découvrir de plus amples informations sur la dépression.
Rédacteur « dépression du post-partum »: Dr Nicolas Neveux, Psychiatre à Paris, formé en Thérapie Cognitive et Comportementale (AFTCC) et en Thérapie Interpersonnelle (IFTIP), dr.neveux@gmail.com; prendre rendez-vous
Sources: L’hypersensibilité chez l’adulte, Mardaga; Pratiquer la Thérapie Interpersonnelle (TIP), Dunod; Prendre en charge la dépression avec la thérapie interpersonnelle, Dunod.
L’essentiel:
- Un médecin/psychiatre doit faire le diagnostic et coordonner la prise en charge.
- La TCC et la TIP sont les traitements indiqués en première intention.
- La mise en place précoce de soins adaptés est cruciale puisque la durée de la dépression maternelle est un facteur influençant fortement le développement psycho-affectif du nourrisson
Qu’est-ce que la dépression du post-partum ?
La dépression du post-partum (DPP) est un trouble de l’humeur profond qui s’invite parfois après l’arrivée d’un enfant. Il est crucial de ne pas la confondre avec le baby blues : si ce dernier est un passage fréquent, transitoire et léger, la DPP s’installe avec une sévérité et une durée qui peuvent fragiliser la mère, le nouveau-né et l’équilibre familial tout entier.
D’après les critères cliniques du DSM-5, le diagnostic repose sur la persistance d’au moins cinq symptômes dépressifs durant plus de deux semaines. Au cœur de ce tableau, on retrouve inévitablement une humeur sombre ou une perte totale de plaisir pour les activités autrefois appréciées. Cette souffrance s’accompagne souvent d’une fatigue massive, de dérèglements du sommeil (insomnie ou hypersomnie) et d’un sentiment dévorant de culpabilité. La jeune mère peut se sentir dévalorisée, éprouver des difficultés à se concentrer ou à prendre la moindre décision, tandis que l’anxiété, l’irritabilité, voire des pensées de mort, viennent assombrir son quotidien.
Exemple clinique : Sophie, 32 ans, consulte 8 semaines après la naissance de son premier enfant. Elle décrit une fatigue extrême et une incapacité à ressentir de la joie. Ses journées sont rythmées par des crises de larmes et une peur constante de ne pas être à la hauteur. En s’isolant socialement et en exprimant des idées noires, Sophie présente une DPP sévère qui nécessite une intervention urgente.
La distinction avec le baby blues est fondamentale. Ce « syndrome du 3e jour » touche jusqu’à 80 % des accouchées et se manifeste par une simple labilité émotionnelle qui s’estompe d’elle-même en quelques jours. À l’inverse, la dépression du post-partum s’enracine progressivement, persiste au-delà de la deuxième semaine et entrave significativement les capacités de la mère à fonctionner normalement.
Fréquence de la dépression périnatale
La DPP est un trouble fréquent, avec une prévalence située entre 10 et 15% (Gaynes et al., 2005), et peut entraîner des conséquences graves pour la mère et le bébé (développement d’un attachement insécure, perturbations du fonctionnement socio-affectif, troubles du comportement).
Causes et facteurs de risque de la dépression du post-partum
L’apparition d’une DPP n’est jamais le fruit d’une cause unique ; elle résulte d’un entrelacement complexe de facteurs biologiques, psychologiques et sociaux. Sur le plan biologique, la chute brutale des œstrogènes et de la progestérone après l’accouchement peut bousculer la neurochimie cérébrale. Des antécédents psychiatriques, des troubles thyroïdiens ou des carences nutritionnelles (fer, vitamine D) constituent également des terrains favorables.
Le versant psychologique joue aussi un rôle déterminant. Un accouchement traumatique, une césarienne non prévue ou la prématurité du bébé peuvent générer un stress intense. La difficulté à s’ajuster à ce nouveau rôle, le sentiment d’incompétence ou un perfectionnisme excessif créent une pression interne parfois insoutenable. Enfin, l’environnement social pèse lourdement : l’isolement, la précarité économique, les conflits conjugaux ou l’absence de réseau de soutien sont autant de catalyseurs de la maladie.
Exemple clinique : Clara, 28 ans, se retrouve seule avec son bébé suite au départ de son conjoint pour le travail à l’étranger. Sans famille proche et épuisée par des nuits de moins de 4 heures, elle sombre dans la détresse. Ce manque de relais, combiné à une fatigue chronique, a précipité son basculement vers la DPP.
Symptômes et signes d’alerte : quand consulter ?
Savoir identifier les signes d’alerte est la première étape vers la guérison. Émotionnellement, la mère peut ressentir un vide intérieur, une colère sourde ou une anxiété qui confine parfois à la panique. Le rapport au bébé se transforme : soit par un désintérêt douloureux, soit par une surprotection anxieuse étouffante. Physiquement, le corps exprime cette souffrance par des maux de tête, des troubles digestifs ou une fatigue qui ne cède pas au repos.
Certains comportements doivent particulièrement alerter l’entourage, comme la négligence de son hygiène personnelle, l’évitement des proches ou le recours à des substances (alcool, médicaments) pour tenir le coup. Plus grave encore, la présence d’idées suicidaires, d’hallucinations ou de pensées d’infanticide constitue une urgence médicale absolue, signalant un risque de psychose post-partum ou une incapacité totale à assurer la sécurité du nouveau-né.
Exemple clinique : Léa, 35 ans, avoue en urgence avoir des pensées récurrentes de se jeter par la fenêtre, convaincue qu’elle est une « mauvaise mère ». Privée de sommeil depuis 48 heures, elle a perdu tout espoir. Une hospitalisation immédiate est indispensable pour assurer sa protection et celle de son enfant.
Diagnostic et dépistage de la dépression du post-partum
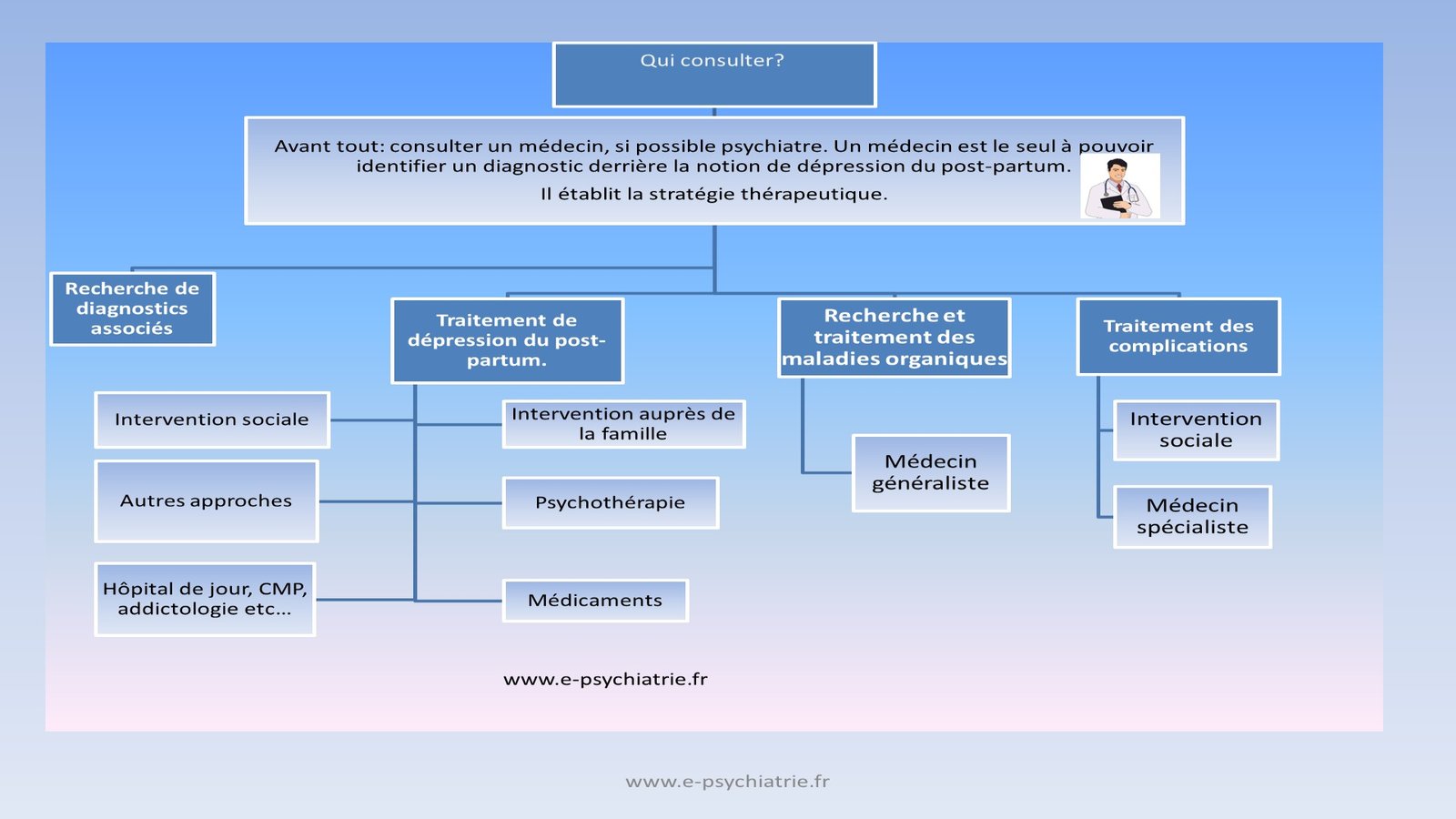
Le diagnostic n’est pas une fatalité, mais le résultat d’une évaluation rigoureuse menée par un professionnel (médecin, sage-femme ou psychiatre). L’entretien clinique permet de retracer l’histoire de la patiente, tandis que des bilans biologiques permettent d’écarter une cause organique comme une thyroïdite. Un outil de référence est souvent utilisé : l’Échelle d’Édimbourg (EPDS). Ce questionnaire simple permet de mesurer le niveau de détresse ; un score supérieur ou égal à 12 indique un risque élevé nécessitant un suivi.
Le dépistage s’inscrit dans un calendrier précis pour ne laisser personne de côté. Il commence dès l’entretien prénatal précoce pour identifier les vulnérabilités, et se poursuit lors des visites postnatales (entre la 4e et la 8e semaine). Ces rendez-vous sont des moments clés pour libérer la parole et poser un diagnostic protecteur.
Prise en charge et traitements de la dépression du post-partum
La guérison repose sur une prise en charge précoce, globale et surtout humaine. La psychothérapie est le socle du traitement et là, seules la TCC et la TIP ont prouvé leur efficacité (Ramare, C. et Plotton, C. (2025)) . La Thérapie Cognitivo-Comportementale (TCC) aide à déconstruire les pensées négatives, tandis que la Thérapie Interpersonnelle (TIP) se concentre sur la résolution des conflits relationnels et l’adaptation au nouveau rôle maternel. Les thérapies de groupe offrent également un espace de partage inestimable pour briser le sentiment de solitude.
La thérapie interpersonnelle (TIP) s’est progressivement imposée depuis les années 1990-2000 comme un traitement efficace de la dépression du post-partum. De nombreuses études ont démontré son intérêt (O’Hara et al., 2000 ; Stuart et al., 2012), avec notamment un rétablissement plus rapide et une rémission plus durable (Miniati et al., 2014). Au-delà de la réduction des symptômes dépressifs et anxieux, elle favorise également un meilleur soutien social et une plus grande satisfaction dans les relations interpersonnelles (Bright et al., 2020).
Aujourd’hui, la TIP est largement considérée comme le traitement de référence pour la dépression post-partum, étant à la fois le plus efficace et le mieux étayé scientifiquement (Dennis, 2013 ; revues et méta-analyses récentes 2023-2025). Les grandes autorités internationales (OMS, APA, HAS, USPSTF, etc.) la recommandent en première intention pour les formes légères à modérées de dépression du post-partum, souvent en alternative ou en complément de la pharmacothérapie selon la sévérité.
Différentes adaptations de la TIP ont été développées et évaluées en contexte périnatal :
– TIP en groupe (Mulcahy et al., 2010),
– TIP assistée par le conjoint (Brandon, 2012), qui s’appuie sur le soutien et la collaboration du partenaire,
– TIP de couple (Carter et al., 2010).
Le counseling interpersonnel (une forme plus brève et simplifiée de la TIP) constitue également une option prometteuse. Grâce à son format plus court, il est perçu comme plus accessible et acceptable par les patientes, ce qui peut faciliter l’accès aux soins. Il peut en outre être délivré par des professionnels non spécialisés en santé mentale (Stuart et al., 2008).
Enfin, en intégrant le counseling interpersonnel (CIP) dans l’accompagnement prénatal du couple, cette approche pourrait jouer un rôle majeur dans la prévention de la dépression du post-partum, en ciblant précocement les facteurs interpersonnels et de soutien social à risque.
Lorsque la dépression est modérée à sévère, un traitement médicamenteux peut être proposé. Les antidépresseurs de type ISRS sont compatibles avec l’allaitement sous surveillance. En parallèle, des mesures concrètes de soutien social — comme l’aide à domicile ou l’implication active du conjoint — permettent de soulager la charge mentale. Dans les situations les plus fragiles, les Unités Mère-Enfant permettent de soigner la maman sans jamais rompre le lien précieux avec son bébé.
Conséquences de la dépression du post-partum non traitée
Ignorer une DPP, c’est prendre le risque d’une dégradation durable de la santé. Pour la mère, la maladie peut devenir chronique et mener à une désinsertion sociale. Chez l’enfant, l’impact peut se traduire par des retards de langage, de motricité ou des troubles de l’attachement. Enfin, la cellule familiale peut éclater sous le poids des conflits conjugaux ou de la dépression, qui touche parfois aussi le second parent.
Exemple clinique : Céline, 34 ans, n’a jamais reçu de soins après son accouchement. Deux ans plus tard, elle vit une dépression chronique. Son enfant souffre de troubles du sommeil et de retards de langage, tandis que son couple est au bord de la rupture. Ce cas souligne l’importance vitale d’une intervention rapide.
Par ailleurs, il ne faut jamais oublier les conséquences de la DPP sur le développement psycho-affectif du nourrisson.
Prévention de la dépression du post-partum
Anticiper est possible. Dès la grossesse, la préparation à la parentalité et le dépistage des antécédents permettent de construire un filet de sécurité. Après la naissance, le relais est pris par les sages-femmes à domicile et le dispositif « Mon soutien psy », qui offre des séances remboursées. Au quotidien, il est essentiel de déléguer, de maintenir une vie sociale et de préserver des moments de repos pour soi, loin de toute injonction de perfection.
Ressources et aides disponibles
De nombreux dispositifs sont là pour vous épauler. En France, vous pouvez vous tourner vers les sages-femmes de la PMI, les psychologues conventionnés ou des associations spécialisées comme Maman Blues. En cas de besoin immédiat, des lignes d’écoute comme le 3114 (prévention du suicide) ou SOS Amitié (09 72 39 40 50) sont accessibles 24h/24. Pour plus d’informations, les sites ameli.fr et e-psychiatrie.fr proposent des guides complets pour vous accompagner dans votre parcours de soin.
Vous pouvez aussi participer à l’étude sur la dépression périnatale.
Venir au cabinet à Paris
Dr Neveux Nicolas, psychiatre TCC et TIP, 9 rue Troyon, Paris; tél: 0609727094
- Métro: Station Charles de Gaulle Etoile (ligne 6 depuis Paris 7-14-15-16; ligne 2 depuis Paris 17; ligne 1 depuis Paris 1-2-8, Neuilly sur Seine, La Défense, Nanterre).
- RER: Station Charles de Gaulle Etoile (RER A depuis La Défense, Nanterre, Paris 8, Paris 1-4-11, Rueil, Maisons Laffitte, Le Vésinet etc…).
- Bus: Station Charles de Gaulle Etoile (lignes 22-30-52 depuis Paris 75016; ligne 92 depuis Paris 75007, 75014, 75015; lignes 30-31-92-93 depuis Paris 75017; ligne 73 depuis Neuilly sur Seine; lignes 22-52-73 depuis Paris 8; ligne 92 depuis Levallois).
En conclusion, la dépression du post-partum est une pathologie fréquente, mais diagnostiquable et traitable. Une prise en charge précoce et adaptée permet d’éviter les complications et de restaurer le bien-être de la mère et de son enfant. Si vous ou un proche présentez des symptômes évocateurs, n’hésitez pas à consulter un professionnel de santé. Vous souhaitez en savoir plus sur les thérapies disponibles ou les signes à surveiller ? N’hésitez pas à poser vos questions ou à partager votre expérience.
Références scientifiques
- Ramare, C. et Plotton, C. (2025). La dépression du post-partum : du diagnostic à la prise en soins, une revue de la littérature Deuxième partie : proposer une prise en soins optimale
Auteur
Mail: dr.neveux@gmail.com (à privilégier+++)
Tél: 0609727094 (laisser un message)
Au cabinet: 9 rue Troyon 75017 Paris
NB: Pas de consultation par mail ou téléphone. Les messages ne sont pas consultés hors jours et heures ouvrables. En cas d’urgence, contacter le SAMU (15)