Voyages et problèmes psychiatriques: reconnaître et gérer
Vous voulez en savoir plus sur les voyages et les problèmes psychiatriques? Vous êtes sur la bonne page! Vous trouverez ici toutes les informations nécessaires sur les voyages et les problèmes psychiatriques.
Rédacteur « Voyages et problèmes psychiatriques »: Dr Nicolas Neveux, Psychiatre à Paris, formé en Thérapie Cognitive et Comportementale (AFTCC) et en Thérapie Interpersonnelle (IFTIP), dr.neveux@gmail.com; prendre rendez-vous
Sources: L’hypersensibilité chez l’adulte, Mardaga; Pratiquer la Thérapie Interpersonnelle (TIP), Dunod; Prendre en charge la dépression avec la thérapie interpersonnelle, Dunod.
L’essentiel:
- Les voyages constituent un stress pour l’organisme et le psychisme.
- Ce stress peut révéler des pathologies graves (troubles anxieux, dépression, trouble bipolaire, trouble panique, TOC, stress post-traumatique…).
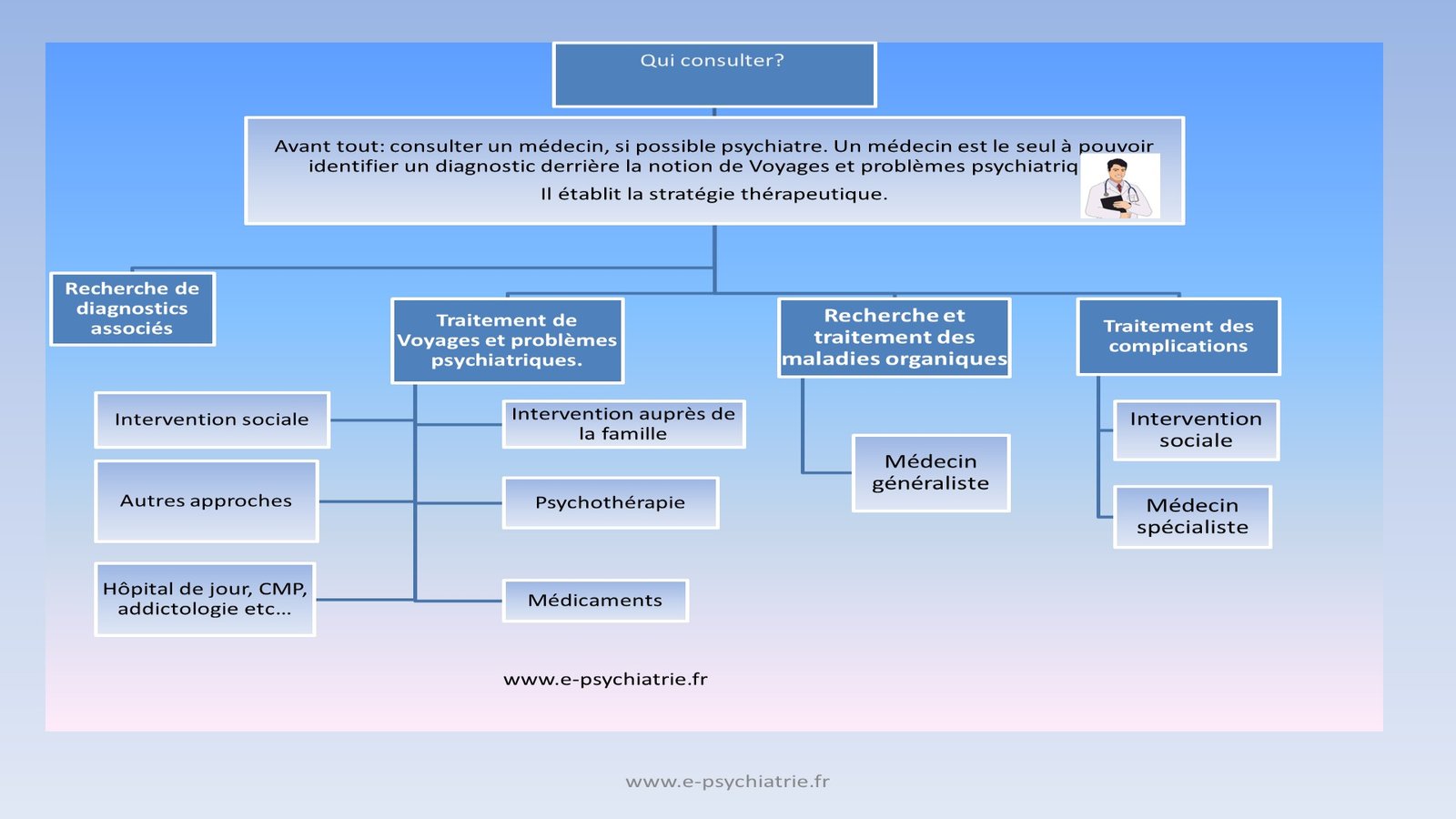
- Un médecin/psychiatre doit faire le diagnostic et coordonner la prise en charge.
- La TCC est le traitement indiqué en première intention pour la plupart des troubles anxieux et dépressifs liés au voyage.
Voyages et problèmes psychiatriques : un enjeu de santé publique méconnu
Malgré une croissance spectaculaire des voyages internationaux, les problèmes psychiatriques liés à cette activité restent peu étudiés et souvent sous-estimés par les voyageurs comme par les professionnels de santé. Pourtant, voyager constitue un stress majeur, susceptible de déclencher ou d’aggraver des troubles psychiatriques préexistants, ou d’en révéler de nouveaux. Les données épidémiologiques montrent que les troubles anxieux, dépressifs, les épisodes psychotiques, les troubles bipolaires, ou encore les troubles obsessionnels compulsifs (TOC) peuvent être exacerbés par le changement d’environnement, le décalage horaire, la rupture des repères sociaux et culturels, ou encore l’isolement relatif que représente un voyage, surtout s’il est long ou solitaire. Exemple clinique : Un homme de 45 ans, sans antécédent psychiatrique connu, présente un premier épisode dépressif caractérisé lors d’un voyage d’affaires en Asie. L’éloignement familial, le stress professionnel et le décalage horaire ont précipité l’apparition d’une symptomatologie dépressive majeure, avec idées suicidaires, nécessitant une hospitalisation en urgence sur place. À son retour, le diagnostic d’épisode dépressif majeur est posé, et une prise en charge combinant antidépresseurs et thérapie cognitivo-comportementale (TCC) est initiée.
Les troubles psychiatriques les plus fréquents en voyage
1. Les troubles anxieux et le voyage
Les troubles anxieux (trouble anxiété généralisée, trouble panique, phobies, anxiété sociale) sont parmi les plus fréquents chez les voyageurs. Le stress lié à l’organisation, la peur de l’avion, l’angoisse de se retrouver dans un environnement inconnu, ou encore la crainte de ne pas pouvoir accéder à des soins en cas de besoin, peuvent déclencher ou aggraver ces troubles. Les attaques de panique en avion ou dans des lieux clos (claustrophobie) sont des motifs fréquents de consultation en urgence. Exemple clinique : Une femme de 32 ans, souffrant d’un trouble anxiété généralisée, voit ses symptômes s’aggraver lors d’un voyage en Amérique du Sud. L’accumulation de stress (retards, perte de bagages, barrière linguistique) déclenche des crises d’angoisse quotidiennes, avec des pensées catastrophiques (« Je ne vais jamais m’en sortir », « Je vais faire une crise cardiaque »). Une prise en charge en TCC à distance, associée à un ajustement de son traitement anxiolytique, permet une amélioration progressive.
2. Dépression et voyage : un risque sous-estimé
La dépression peut survenir ou s’aggraver lors d’un voyage, notamment en cas de rupture brutale avec le cadre habituel, de solitude, ou de déception par rapport aux attentes placées dans le voyage. Les voyages « de rupture » (après un deuil, une séparation, un licenciement) sont particulièrement à risque. Les formes cliniques peuvent être variées : dépression mélancolique, dépression anxieuse, dépression masquée par des symptômes somatiques. Exemple clinique : Un jeune homme de 28 ans, en voyage « initiatique » en Australie après une rupture amoureuse, développe une dépression sévère avec perte de motivation, insomnie, idées noires et consommation excessive d’alcool. Le diagnostic est posé après plusieurs semaines d’errance, et une prise en charge combinant antidépresseurs et TCC est mise en place à son retour.
3. Troubles bipolaires et voyages : un mélange explosif
Les patients souffrant de trouble bipolaire sont particulièrement vulnérables lors des voyages. Le décalage horaire, la perturbation du rythme veille-sommeil, la consommation d’alcool ou de substances, ou encore l’excitation liée à la nouveauté, peuvent déclencher des épisodes maniaques, hypomaniaques ou dépressifs. Les voyages en solo ou dans des environnements stimulants (fêtes, casinos, etc.) sont des facteurs de risque majeurs. Exemple clinique : Une femme de 35 ans, bipolaire de type I, stabilisée sous thymorégulateurs, présente un épisode maniaque lors d’un voyage à Las Vegas. L’excitation, le manque de sommeil et la consommation d’alcool entraînent une désinhibition, des dépenses excessives et une agitation psychomotrice nécessitant une hospitalisation d’urgence et un ajustement thérapeutique.
4. Psychoses et voyages : un danger méconnu
Les voyages peuvent aussi précipiter l’apparition ou la rechute de troubles psychotiques, notamment la schizophrénie. Le stress, la consommation de cannabis ou d’autres substances, ou encore l’isolement, sont des facteurs déclenchants classiques. Les voyages dans des pays où l’accès aux soins psychiatriques est limité augmentent le risque de complications. Exemple clinique : Un étudiant de 22 ans, sans antécédent psychiatrique connu, présente un premier épisode psychotique lors d’un voyage en Inde. La consommation de cannabis, associée au stress et à la fatigue, déclenche des hallucinations auditives et des idées délirantes de persécution. Le rapatriement sanitaire et la mise en place d’un traitement antipsychotique permettent une stabilisation progressive.
5. Troubles obsessionnels compulsifs (TOC) et voyage
Les TOC peuvent être particulièrement invalidants en voyage. L’impossibilité de réaliser ses rituels (lavage, vérification, etc.) dans un environnement inconnu, ou la peur de la contamination dans des lieux publics, peuvent entraîner une détresse majeure et des comportements d’évitement. Exemple clinique : Un homme de 40 ans, souffrant de TOC de lavage, voit ses symptômes s’aggraver lors d’un voyage en Afrique. La peur de contracter une maladie infectieuse le pousse à éviter tout contact social et à passer des heures à se laver, compromettant la réussite de son voyage. Une prise en charge en TCC, centrée sur l’exposition progressive et la prévention de la réponse, est initiée à son retour.
6. Stress post-traumatique et voyage
Les voyageurs ayant vécu un événement traumatique (accident, agression, catastrophe naturelle) peuvent développer un syndrome de stress post-traumatique (PTSD). Les symptômes (reviviscence, évitement, hypervigilance) peuvent être réactivés par des stimuli liés au voyage (bruit des avions, foule, etc.). Exemple clinique : Une femme de 50 ans, victime d’un accident de voiture en vacances, développe un PTSD avec des cauchemars, des flashbacks et une phobie de conduire. Une prise en charge combinant TCC et EMDR permet une amélioration significative.
Facteurs de risque et mécanismes en jeu
Plusieurs facteurs augmentent le risque de survenue ou d’aggravation de troubles psychiatriques en voyage : – Le décalage horaire (jet lag) : Il perturbe le rythme circadien, favorisant les troubles de l’humeur et du sommeil.
– La rupture des repères sociaux et culturels : L’isolement, la barrière linguistique, ou le choc culturel peuvent générer un stress important.
– La consommation de substances : Alcool, cannabis, ou autres drogues, souvent plus accessibles en voyage, peuvent déclencher ou aggraver des troubles psychiatriques.
– Les antécédents psychiatriques : Les personnes ayant des antécédents de dépression, de trouble bipolaire, de psychose, ou de TOC sont particulièrement à risque.
– Les voyages « à risque » : Voyages solitaires, voyages de rupture, voyages dans des zones de conflit ou de précarité sanitaire. Exemple clinique : Un cadre de 50 ans, en voyage d’affaires en Chine, présente un épisode dépressif sévère après plusieurs nuits de sommeil perturbé par le décalage horaire et le stress professionnel. L’absence de réseau de soutien sur place aggrave son état, nécessitant un retour anticipé et une prise en charge urgente.
Prévention et prise en charge
1. Avant le voyage : une préparation essentielle
– Consultation pré-voyage : Toute personne avec des antécédents psychiatriques devrait consulter son psychiatre avant un voyage long ou stressant. Un ajustement du traitement ou une prévention spécifique (ex : mélatonine pour le jet lag) peut être proposé.
– Préparation psychologique : Anticiper les sources de stress, prévoir des stratégies d’adaptation (techniques de relaxation, méditation, etc.).
– Informations pratiques : Connaître les ressources psychiatriques disponibles sur place (hôpitaux, psychiatres locaux, ambassades).
2. Pendant le voyage : gérer les symptômes
– Maintenir son traitement : Ne jamais interrompre un traitement psychiatrique sans avis médical.
– Éviter les substances : Limiter alcool, cannabis, et autres drogues.
– Respecter son rythme : Prendre le temps de se reposer, éviter la surcharge d’activités.
– Rester en contact : Garder un lien régulier avec ses proches ou son thérapeute.
3. Au retour : ne pas minimiser les symptômes
– Consultation post-voyage : En cas de symptômes persistants (anxiété, dépression, troubles du sommeil), consulter rapidement.
– Prise en charge adaptée : Selon le trouble, une TCC, une thérapie interpersonnelle (TIP), ou un traitement médicamenteux peut être proposé. Exemple clinique : Une jeune femme de 25 ans, revenue d’un voyage humanitaire en Afrique, présente des symptômes de stress post-traumatique après avoir été témoin d’une scène de violence. Une prise en charge en TCC, centrée sur l’exposition narrative et la restructuration cognitive, permet une résolution progressive des symptômes.
Cas particuliers : enfants, adolescents et personnes âgées
Les enfants et adolescents sont particulièrement vulnérables aux troubles psychiatriques en voyage, en raison de leur moindre capacité d’adaptation. Les troubles anxieux, les TOC, ou les troubles du comportement peuvent s’aggraver ou apparaître lors d’un déménagement, d’un voyage scolaire, ou de vacances en famille. Exemple clinique : Un adolescent de 16 ans, souffrant d’un trouble anxieux social, développe une phobie scolaire à son retour de vacances, après avoir été victime de moqueries dans un camp international. Une prise en charge en TCC, associant exposition progressive et travail sur l’estime de soi, est mise en place. Chez les personnes âgées, les voyages peuvent précipiter des épisodes confusionnels, des décompensations dépressives ou anxieuses, notamment en cas de troubles cognitifs sous-jacents.
Conclusion : voyager en préservant sa santé mentale
Voyager est une expérience enrichissante, mais elle comporte des risques psychiatriques non négligeables. Une préparation adaptée, une vigilance accrue en cas d’antécédents, et une prise en charge rapide en cas de symptômes permettent de limiter ces risques. Les thérapies cognitivo-comportementales (TCC) et les thérapies interpersonnelles (TIP) sont des outils précieux pour prévenir et traiter les troubles liés au voyage. Ressources utiles :
Venir au cabinet à Paris
Dr Neveux Nicolas, psychiatre TCC et TIP, 9 rue Troyon, Paris; tél: 0609727094
- Métro: Station Charles de Gaulle Etoile (ligne 6 depuis Paris 7-14-15-16; ligne 2 depuis Paris 17; ligne 1 depuis Paris 1-2-8, Neuilly sur Seine, La Défense, Nanterre).
- RER: Station Charles de Gaulle Etoile (RER A depuis La Défense, Nanterre, Paris 8, Paris 1-4-11, Rueil, Maisons Laffitte, Le Vésinet etc…).
- Bus: Station Charles de Gaulle Etoile (lignes 22-30-52 depuis Paris 75016; ligne 92 depuis Paris 75007, 75014, 75015; lignes 30-31-92-93 depuis Paris 75017; ligne 73 depuis Neuilly sur Seine; lignes 22-52-73 depuis Paris 8; ligne 92 depuis Levallois).
Fait à Paris 16 par un psychiatre et un psychologue. Références principales :
Auteur
Mail: dr.neveux@gmail.com (à privilégier+++)
Tél: 0609727094 (laisser un message)
Au cabinet: 9 rue Troyon 75017 Paris
NB: Pas de consultation par mail ou téléphone. Les messages ne sont pas consultés hors jours et heures ouvrables. En cas d’urgence, contacter le SAMU (15)